Боль в нижней части спины является одной из наиболее распространенных причин обращения за медицинской помощью и значительно снижает качество жизни пациентов. По данным Всемирной организации здравоохранения (ВОЗ), до 80% населения земного шара хотя бы раз в жизни испытывали боль в пояснице, а около 20% страдают от хронической боли в этой области .
Боль в нижней части спины может существенно ограничивать повседневную активность, снижать трудоспособность и приводить к значительным экономическим потерям, связанным с временной нетрудоспособностью и затратами на лечение. Согласно исследованиям, в США ежегодные расходы, связанные с лечением болей в спине, превышают 100 миллиардов долларов .
Своевременная диагностика и адекватное лечение болей в нижней части спины имеют решающее значение для предотвращения хронизации болевого синдрома и улучшения качества жизни пациентов.
Распространенность болей в нижней части спины
Боль в нижней части спины является одной из самых частых причин обращения к врачу в развитых странах. Так, в США боль в спине занимает второе место после респираторных инфекций среди причин обращения к врачу . В России, по данным эпидемиологических исследований, распространенность болей в спине среди взрослого населения составляет от 42,4% до 56,7% .
Пик заболеваемости приходится на наиболее трудоспособный возраст - от 30 до 50 лет. При этом женщины страдают от болей в спине несколько чаще, чем мужчины. Так, по данным систематического обзора, включавшего 165 исследований из 54 стран, глобальная распространенность болей в нижней части спины составляет 31% взрослых, причем у женщин этот показатель достигает 35,3%, а у мужчин - 29,4% .
Влияние болей на качество жизни и трудоспособность
Боль в нижней части спины может приводить к следующим негативным последствиям:
- Снижение качества жизни и ограничение повседневной активности
- Нарушение сна и эмоциональные расстройства (тревога, депрессия)
- Временная или стойкая утрата трудоспособности
- Значительные экономические потери, связанные с лечением и потерей производительности труда
По данным исследования Global Burden of Disease Study 2017, боль в нижней части спины является ведущей причиной инвалидности в мире, обуславливая 57,6 миллиона лет жизни, скорректированных по нетрудоспособности (DALY) .
Таким образом, боль в нижней части спины представляет собой серьезную медико-социальную проблему, требующую комплексного подхода к диагностике, лечению и профилактике.
Анатомия и физиология поясничного отдела позвоночника
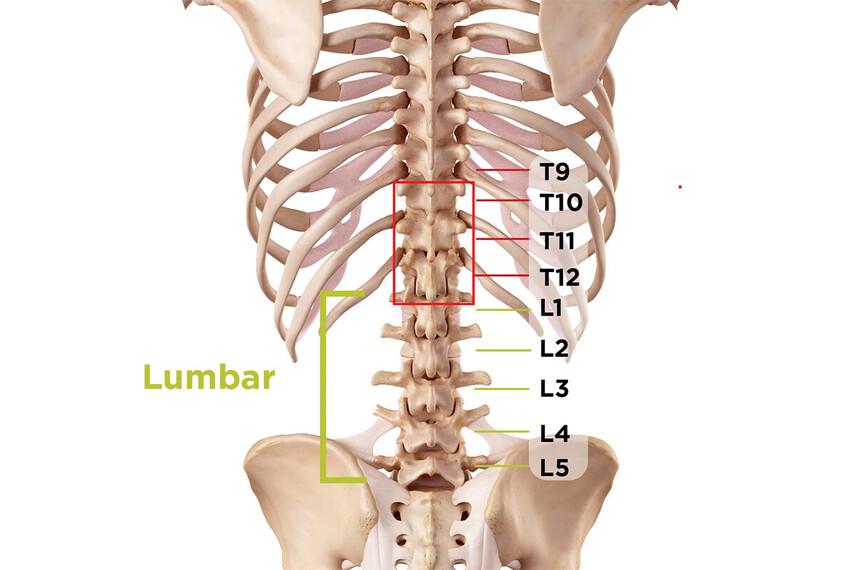
Для понимания причин возникновения и механизмов развития болей в нижней части спины необходимо знание анатомии и физиологии поясничного отдела позвоночника.
-
Строение позвонков и межпозвоночных дисков
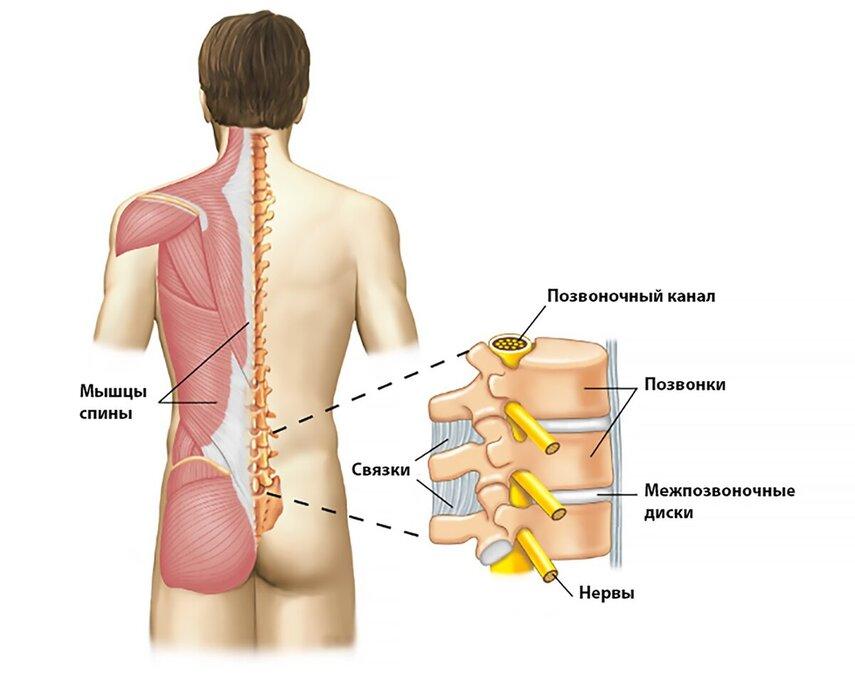
Поясничный отдел позвоночника состоит из пяти позвонков (L1-L5), которые являются самыми крупными и массивными в позвоночном столбе. Каждый позвонок имеет тело, дугу и отростки (суставные, поперечные и остистый). Между телами позвонков располагаются межпозвоночные диски, состоящие из фиброзного кольца и студенистого ядра. Межпозвоночные диски выполняют роль амортизаторов и обеспечивают подвижность позвоночника .
-
Роль мышц и связок в стабилизации позвоночника
Важную роль в поддержании стабильности и подвижности поясничного отдела позвоночника играют мышцы и связки. Глубокие мышцы спины (многораздельные, мышца, выпрямляющая позвоночник) обеспечивают разгибание и ротацию позвоночника, а также участвуют в поддержании осанки. Брюшные мышцы (прямая, косые и поперечная) участвуют в сгибании и ротации туловища, а также создают внутрибрюшное давление, разгружающее позвоночник .
Слабость и дисбаланс мышц туловища могут приводить к нарушению биомеханики позвоночника и способствовать развитию болевого синдрома.
-
Спинной мозг и нервные корешки
В позвоночном канале поясничного отдела располагается спинной мозг, который на уровне L1-L2 переходит в конский хвост, состоящий из нервных корешков. Нервные корешки, отходящие от спинного мозга, иннервируют мышцы и кожу нижних конечностей, а также органы малого таза. Компрессия или раздражение нервных корешков может приводить к развитию корешковой боли (радикулопатии) и неврологическим нарушениям .
Таким образом, поясничный отдел позвоночника представляет собой сложную анатомическую структуру, включающую позвонки, межпозвоночные диски, связки, мышцы и нервные образования. Понимание анатомии и физиологии этой области необходимо для выявления причин болевого синдрома и выбора оптимальной тактики лечения.
Причины болей в нижней части спины
Боли в нижней части спины могут быть обусловлены различными причинами, среди которых выделяют механические, воспалительные, опухолевые и висцеральные факторы.
Механические причины
Травмы и перегрузки
Острая боль в нижней части спины часто возникает вследствие травм или чрезмерных физических нагрузок. Наиболее распространенными травмами являются растяжение связок и мышц, а также компрессионные переломы позвонков. Факторами риска травматизации могут быть избыточный вес, неправильная техника подъема тяжестей, резкие движения и падения .
Дегенеративные изменения позвоночника (остеохондроз, спондилез)
С возрастом в межпозвоночных дисках и суставах позвоночника развиваются дегенеративные изменения, связанные с потерей гидрофильности, истончением и растрескиванием фиброзного кольца, а также образованием остеофитов. Эти изменения могут приводить к сужению межпозвонковых отверстий (фораминальный стеноз) и позвоночного канала (центральный стеноз), что вызывает компрессию нервных корешков и сосудов .
Грыжи и протрузии межпозвоночных дисков
Грыжи межпозвоночных дисков являются одной из наиболее частых причин болей в нижней части спины и нейрокомпрессионного синдрома. При грыже происходит выпячивание студенистого ядра через дефект в фиброзном кольце, что может приводить к компрессии и раздражению нервных корешков. Факторами риска развития грыж дисков являются травмы, избыточные нагрузки, а также дегенеративные изменения позвоночника .
Спондилолистез
Спондилолистез представляет собой смещение позвонка относительно нижележащего, что может быть связано с врожденными аномалиями, травмами или дегенеративными изменениями. Наиболее часто спондилолистез развивается на уровне L4-L5 и L5-S1. Смещение позвонка может приводить к сужению позвоночного канала и компрессии нервных структур .
Воспалительные причины
Инфекционные заболевания позвоночника (спондилодисцит, эпидурит)
Инфекционные поражения позвоночника, такие как спондилодисцит (воспаление тел позвонков и межпозвоночных дисков) и эпидурит (воспаление эпидурального пространства), могут приводить к развитию интенсивных болей в спине и неврологическим нарушениям. Факторами риска являются иммуносупрессия, сахарный диабет, внутривенная наркомания и инфекции другой локализации .
Ревматические заболевания (анкилозирующий спондилит, псориатический артрит)
Воспалительные ревматические заболевания, такие как анкилозирующий спондилит и псориатический артрит, могут поражать суставы и связки позвоночника, вызывая боль и ограничение подвижности. Для этих заболеваний характерны воспалительная боль в спине (усиливающаяся в покое и ночью, уменьшающаяся после разминки), а также внеаксиальные проявления (периферический артрит, энтезит, увеит) .
Опухоли позвоночника и спинного мозга
Первичные опухоли
Первичные опухоли позвоночника и спинного мозга встречаются относительно редко и включают в себя доброкачественные (остеоид-остеома, гемангиома) и злокачественные (хондросаркома, хордома) новообразования. Опухоли могут вызывать боль в спине вследствие компрессии нервных структур, деструкции костной ткани и патологических переломов .
Метастатические поражения
Метастазы в позвоночник являются наиболее частыми вторичными опухолями скелета и встречаются при раке молочной железы, предстательной железы, легких и почек. Метастатическое поражение позвоночника может приводить к развитию интенсивной боли, неврологических нарушений и патологических переломов. Важную роль в диагностике играют методы визуализации (рентгенография, КТ, МРТ, сцинтиграфия) и биопсия .
Висцеральные причины
Заболевания внутренних органов могут проявляться болями в нижней части спины вследствие иррадиации или рефлекторных механизмов.
Заболевания органов малого таза (простатит, аднексит)
Воспалительные заболевания органов малого таза, такие как простатит у мужчин и аднексит у женщин, могут вызывать боли в нижней части спины и крестце. Для этих заболеваний характерны также локальные симптомы (боль внизу живота, дизурия, патологические выделения) и признаки воспаления .
Заболевания почек и мочевыводящих путей
Заболевания почек и мочевыводящих путей, такие как пиелонефрит, мочекаменная болезнь и опухоли, могут проявляться болями в пояснице, которые часто носят односторонний характер и сопровождаются дизурическими явлениями и изменениями в анализах мочи .
Заболевания желудочно-кишечного тракта
Некоторые заболевания желудочно-кишечного тракта, такие как панкреатит, язвенная болезнь и опухоли, могут вызывать боли в спине вследствие иррадиации или рефлекторных механизмов. Для этих заболеваний характерны также диспепсические явления и изменения в лабораторных показателях .
Психогенные причины
Психогенные факторы, такие как депрессия, тревожные расстройства и соматоформные нарушения, могут вносить существенный вклад в развитие и поддержание болевого синдрома в нижней части спины. У пациентов с психогенными болями часто отмечаются атипичные жалобы, несоответствие между объективными данными и интенсивностью боли, а также признаки психоэмоциональных нарушений .
Таким образом, причины болей в нижней части спины многообразны и требуют тщательной дифференциальной диагностики с учетом анамнестических данных, клинической картины и результатов дополнительных исследований.
Диагностика болей в нижней части спины
Диагностика болей в нижней части спины включает в себя клиническое обследование, лабораторные и инструментальные методы исследования.
Клиническое обследование
Сбор анамнеза и жалоб
При сборе анамнеза необходимо уточнить характер, локализацию и интенсивность боли, время ее возникновения и факторы, влияющие на ее течение. Важно выявить наличие "красных флагов" - симптомов, указывающих на серьезную патологию (онкологические заболевания, инфекции, компрессию спинного мозга):
- Немеханический характер боли (постоянная, прогрессирующая, не связанная с движениями)
- Онкологический анамнез
- Лихорадка, потеря веса
- Неврологический дефицит (слабость в ногах, нарушения чувствительности, дисфункция тазовых органов)
- Возраст старше 50 или младше 20 лет
Также необходимо оценить наличие факторов риска (травмы, остеопороз, прием глюкокортикоидов) и психосоциальных факторов (депрессия, тревога, катастрофизация боли) .
Осмотр и пальпация
При осмотре оценивают осанку, походку, объем движений в поясничном отделе позвоночника. Проводят пальпацию паравертебральных мышц и остистых отростков для выявления болезненности и мышечного напряжения. Специфические тесты (тест поднятия прямой ноги, тест Ласега) помогают выявить признаки радикулопатии .
Неврологический осмотр
Неврологический осмотр является обязательным компонентом обследования пациентов с болями в спине. Он включает оценку:
- Двигательной функции (объем и сила мышц нижних конечностей)
- Чувствительности (болевой, температурной, тактильной)
- Рефлексов (коленных, ахилловых, подошвенных)
- Координации и функции тазовых органов
Выявление неврологического дефицита может свидетельствовать о компрессии спинного мозга или корешков и требует экстренной диагностики и лечения .
Лабораторные исследования
Общий анализ крови
Общий анализ крови может выявить признаки воспаления (лейкоцитоз, сдвиг лейкоцитарной формулы влево) или анемии, которые могут наблюдаться при инфекционных, ревматических или онкологических заболеваниях .
Биохимический анализ крови
Биохимический анализ крови включает определение уровня кальция, фосфора, щелочной фосфатазы и других маркеров костного метаболизма, которые могут изменяться при остеопорозе, метастатическом поражении костей и других состояниях .
Анализ на маркеры воспаления (СОЭ, С-реактивный белок)
Повышение скорости оседания эритроцитов (СОЭ) и уровня С-реактивного белка (СРБ) может наблюдаться при инфекционных, ревматических и онкологических заболеваниях, сопровождающихся системным воспалением .
Инструментальные методы диагностики
Рентгенография
Рентгенография поясничного отдела позвоночника является методом первой линии в диагностике болей в нижней части спины. Она позволяет выявить:
- Дегенеративные изменения (остеохондроз, спондилез, спондилоартроз)
- Травматические повреждения (переломы, вывихи)
- Аномалии развития (сакрализация, люмбализация)
- Опухолевые и воспалительные поражения костей
Однако рентгенография не позволяет визуализировать мягкие ткани (диски, связки, нервные структуры) и имеет низкую чувствительность в диагностике ранних стадий заболеваний .
Компьютерная томография (КТ)
КТ обладает более высокой разрешающей способностью, чем рентгенография, и позволяет детально визуализировать костные структуры. КТ показана при подозрении на травматические повреждения, опухолевые и воспалительные процессы, а также при планировании хирургических вмешательств. Однако КТ сопряжена с лучевой нагрузкой и имеет ограниченные возможности в визуализации мягких тканей .
Магнитно-резонансная томография (МРТ)
МРТ является методом выбора в диагностике большинства заболеваний позвоночника и спинного мозга. Она позволяет визуализировать:
- Межпозвонковые диски (протрузии, грыжи, дегенерацию)
- Нервные структуры (спинной мозг, корешки, конский хвост)
- Связочный аппарат и паравертебральные мышцы
- Опухолевые, воспалительные и сосудистые поражения
МРТ обладает высокой чувствительностью и специфичностью в диагностике дегенеративных, травматических и неопластических заболеваний позвоночника. Однако она имеет ряд противопоказаний (наличие кардиостимулятора, металлических имплантатов) и ограничений (клаустрофобия, высокая стоимость) .
Электронейромиография (ЭНМГ)
ЭНМГ позволяет оценить функциональное состояние периферических нервов и мышц. Она включает исследование скорости проведения по сенсорным и моторным волокнам, а также игольчатую электромиографию. ЭНМГ показана при подозрении на радикулопатию, полинейропатию и миопатию. Она помогает определить уровень и степень поражения нервно-мышечных структур .
Денситометрия
Денситометрия (двухэнергетическая рентгеновская абсорбциометрия) позволяет оценить минеральную плотность костной ткани и диагностировать остеопороз. Она показана пациентам старше 50 лет, женщинам в постменопаузе, а также лицам с факторами риска остеопороза (прием глюкокортикоидов, низкая масса тела, курение) .
Таким образом, диагностика болей в нижней части спины требует комплексного подхода с использованием клинических, лабораторных и инструментальных методов исследования. Выбор конкретных методов зависит от предполагаемой причины болевого синдрома и наличия "красных флагов".
Лечение болей в нижней части спины
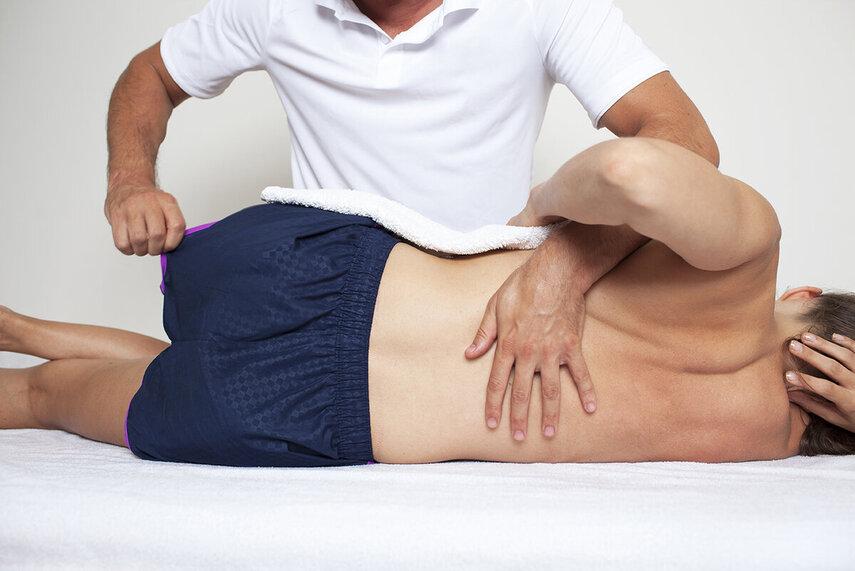
Лечение болей в нижней части спины зависит от их причины и включает в себя консервативные, интервенционные и хирургические методы.
Консервативная терапия
Медикаментозное лечение (НПВС, миорелаксанты, анальгетики)
Медикаментозная терапия является основой лечения острых и хронических болей в спине. Нестероидные противовоспалительные средства (НПВС) обладают обезболивающим и противовоспалительным эффектом и являются препаратами первой линии. Миорелаксанты (тизанидин, толперизон) уменьшают мышечный спазм и улучшают подвижность. Анальгетики (парацетамол, трамадол) используются при неэффективности НПВС или наличии противопоказаний к ним .
Физиотерапия (лазеротерапия, магнитотерапия, ультразвук)
Физиотерапевтические методы оказывают противовоспалительное, обезболивающее и миорелаксирующее действие. Лазеротерапия низкой интенсивности стимулирует регенеративные процессы и уменьшает болевой синдром. Магнитотерапия улучшает микроциркуляцию и трофику тканей. Ультразвуковая терапия оказывает противовоспалительный и анальгетический эффект .
Мануальная терапия и массаж
Мануальная терапия включает в себя различные техники (мобилизация, манипуляция, мягкотканные техники), направленные на устранение функциональных блоков в позвоночно-двигательных сегментах, релаксацию мышц и уменьшение боли. Массаж способствует улучшению кровообращения, снятию мышечного напряжения и ускорению восстановительных процессов .
Индивидуальный подход в работе с каждым пациентом обусловлен широким разнообразием вариантов строения тела: от генетически обусловленной прочности и эластичности соединительной ткани до аномалий развития скелета, наличия посттравматических деформаций и т.п. Предварительные осмотр и пальпация дополняются впечатлением от динамики проводимого лечения. https://doctorkoshkin.ru/
Лечебная физкультура и кинезитерапия
Лечебная физкультура (ЛФК) является ключевым компонентом реабилитации пациентов с болями в спине. Она включает в себя упражнения для укрепления мышц спины и брюшного пресса, увеличения подвижности позвоночника и коррекции осанки. Кинезитерапия предполагает использование специальных устройств (тренажеров) для тренировки мышц и восстановления двигательных навыков .
Психотерапия и релаксационные техники
Психотерапевтические методы (когнитивно-поведенческая терапия, биологическая обратная связь) помогают пациентам изменить отношение к боли, снизить уровень стресса и улучшить копинг-стратегии. Релаксационные техники (прогрессивная мышечная релаксация, аутогенная тренировка) способствуют уменьшению мышечного напряжения и улучшению психоэмоционального состояния .
Интервенционные методы лечения
Блокады и инъекции (эпидуральные, фасеточные)
Блокады предполагают введение местных анестетиков и глюкокортикоидов в область источника боли (эпидуральное пространство, фасеточные суставы, крестцово-подвздошное сочленение). Они оказывают противовоспалительное и обезболивающее действие, а также позволяют уточнить источник боли. Блокады показаны при радикулярных болях, фасет-синдроме и сакроилеите .
Радиочастотная денервация
Радиочастотная денервация (абляция) заключается в разрушении нервных окончаний, иннервирующих фасеточные суставы или крестцово-подвздошное сочленение, с помощью высокочастотного тока. Она приводит к стойкому уменьшению боли и улучшению функционального состояния пациентов с фасет-синдромом и сакроилеитом .
Чрескожная электростимуляция нервов (TENS)
TENS представляет собой метод электрической стимуляции периферических нервов через кожные электроды. Она активирует опиоидные и серотонинергические механизмы антиноцицепции и уменьшает болевой синдром. TENS показана при хронических болях в спине, особенно у пациентов с противопоказаниями к медикаментозной терапии .
Хирургическое лечение
Показания к оперативному вмешательству
Хирургическое лечение показано при наличии:
- Компрессии спинного мозга или корешков с неврологическим дефицитом
- Нестабильности позвоночно-двигательного сегмента
- Деформации позвоночника (спондилолистез, сколиоз)
- Опухолевых и инфекционных поражений позвоночника
- Неэффективности консервативной терапии в течение 6-12 месяцев
Перед операцией необходимо тщательное обследование пациента и оценка соотношения потенциальной пользы и рисков вмешательства .
Микродискэктомия
Микродискэктомия является наиболее распространенной операцией при грыжах межпозвонковых дисков. Она заключается в удалении грыжевого выпячивания через небольшой разрез с использованием микрохирургической техники и оптического увеличения. Микродискэктомия позволяет устранить компрессию нервных структур и уменьшить болевой синдром .
Спондилодез и стабилизация позвоночника
Спондилодез представляет собой операцию по фиксации позвонков с помощью костных трансплантатов или имплантатов. Он показан при нестабильности позвоночно-двигательных сегментов, спондилолистезе и деформациях позвоночника. Стабилизация позвоночника может осуществляться путем установки транспедикулярных винтов, крючков, стержней или пластин .
Вертебропластика и кифопластика
Вертебропластика и кифопластика - это минимально инвазивные процедуры, направленные на укрепление тел позвонков при остеопоротических и патологических переломах. Они заключаются в введении костного цемента в тело позвонка под рентгенологическим контролем. Вертебропластика и кифопластика позволяют уменьшить боль, предотвратить дальнейшее снижение высоты позвонка и улучшить качество жизни пациентов .
Таким образом, лечение болей в нижней части спины должно быть комплексным и мультидисциплинарным, включающим медикаментозные, физические, психологические и, при необходимости, хирургические методы. Выбор конкретной тактики зависит от причины и характера болевого синдрома, наличия неврологического дефицита и эффективности консервативной терапии.
Заключение
Важность своевременной диагностики и лечения болей в нижней части спины
Боли в нижней части спины являются одной из наиболее распространенных причин обращения за медицинской помощью и существенно снижают качество жизни пациентов. Своевременная диагностика и адекватное лечение позволяют предотвратить хронизацию болевого синдрома, уменьшить риск инвалидизации и улучшить прогноз заболевания. Ключевыми факторами успешного лечения являются ранняя диагностика, выявление специфических причин боли (''красных флагов''), оценка психосоциальных факторов и назначение индивидуализированной терапии .
Необходимость комплексного и мультидисциплинарного подхода
Учитывая многообразие причин и механизмов развития болей в нижней части спины, их лечение требует комплексного и мультидисциплинарного подхода. Оптимальная тактика ведения пациентов должна включать в себя медикаментозные, физические, психологические и, при необходимости, хирургические методы лечения. Важную роль играет сотрудничество врачей различных специальностей (неврологов, ортопедов, нейрохирургов, физиотерапевтов, психотерапевтов) и активное вовлечение пациента в процесс лечения и реабилитации. Мультидисциплинарные программы лечения болей в спине показали свою эффективность в отношении уменьшения боли, улучшения функционального состояния и качества жизни пациентов .
Значение профилактических мер и здорового образа жизни
Профилактика является ключевым аспектом борьбы с болями в нижней части спины, учитывая их высокую распространенность и склонность к рецидивированию. Основными направлениями профилактики являются:
- Поддержание нормальной массы тела и здоровое питание
- Регулярная физическая активность и укрепление мышечного корсета
- Соблюдение правил эргономики на рабочем месте и в быту
- Коррекция осанки и двигательных стереотипов
- Отказ от курения и злоупотребления алкоголем
- Профилактика остеопороза и травматизма
Формирование здорового образа жизни и повышение осведомленности населения о факторах риска и методах профилактики болей в спине должны стать приоритетными задачами общественного здравоохранения .
В заключение следует отметить, что боли в нижней части спины представляют собой сложную медико-социальную проблему, требующую комплексного и мультидисциплинарного подхода к диагностике, лечению и профилактике. Дальнейшие исследования должны быть направлены на изучение механизмов хронизации болевого синдрома, разработку новых методов лечения и оптимизацию реабилитационных программ. Только объединив усилия медицинского сообщества, пациентов и общества в целом, мы сможем эффективно противостоять этому распространенному и инвалидизирующему заболеванию.